1.自家歯牙移植とは ―「自分の歯で未来を守る」選択肢
歯を失ったとき、多くの方が「インプラント」や「入れ歯」を思い浮かべるかもしれません。
しかし実は、もうひとつ大切な選択肢があります。
それが自家歯牙移植(歯の移植)です。
自家歯牙移植とは、すでに抜歯が必要になってしまった歯の代わりに、患者様ご自身の別の健康な歯(多くは親知らず)を移植し、失った歯の機能と構造を再び取り戻す治療法です。
言い換えるなら――
「自分の歯で未来の口腔環境を守る」特別な選択肢。
人工物ではなく、あなた自身の組織を使うからこそ得られる価値が、この治療の大きな魅力です。
抜歯が必要になったときの“第三の選択肢”
重度の虫歯・歯根破折・歯周病などによって、残念ながら抜歯せざるを得ない場面は珍しくありません。
一般的な治療選択肢は次の2つです:
- インプラント
- ブリッジ、または入れ歯
しかし、
「人工物に抵抗がある」
「できる限り自分の歯で噛みたい」
「インプラントは不安」
という方は少なくありません。
そこで登場するのが自家歯牙移植です。
健康な親知らずや埋伏歯などをドナー歯として利用できる場合、インプラントの代わり、あるいは第一選択肢として検討できる可能性があります。
インプラントや入れ歯と何が違うのか?
① 自分の歯だからこその“生体適合性”
自家歯牙移植の最大の価値は、なんと言っても 生体適合性の高さ。
人工物ではなく自分の歯を移植するため、
- 身体が拒否反応を起こしにくい
- 周囲組織と自然に馴染む
- 歯根膜という“天然のクッション”が回復する
という大きなメリットがあります。
インプラントには歯根膜がないため、噛んだ瞬間の「衝撃吸収機能」がありません。
一方、自家歯牙移植では歯根膜が再生しやすく、噛む力の適応力や感覚が自然に近い状態で維持されます。
② 成長する組織として機能する可能性
特に若い方の場合、移植した歯が歯槽骨とともに成長し、周囲の組織と調和しながら長く機能するケースがあります。
人工物では決して得られない“生体の力”が働く点が大きな違いです。
③ インプラントが難しい場所でも適応できる可能性
骨が薄い・神経が近いなど、インプラントのリスクが高い場面でも、自家歯牙移植なら対応できる場合があります。
もちろん精密診断が必要ですが、治療選択肢の幅が広がることも大きな利点です。
“自分の歯を失ったときに、自分の歯で取り戻す”という価値
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京は、インプラントやブリッジだけでなく、患者様の状態に応じて 「最も歯を保存し、未来にとってメリットが大きい選択肢」 を優先します。
そのひとつが、自家歯牙移植です。
この治療が適応となるかどうかは、CT撮影・歯根形態の分析・骨量評価など、精密な診断を行うことで初めて判断できます。
ただ、ひとつだけ確かなのは――
あなた自身の歯を使う治療法は、人工物では得られない価値を未来に残してくれる
ということです。
歯を失っても、すぐにインプラントしか選択肢がないと考える必要はありません。
“自分の歯で未来を守る”という選択肢を、まずは知っていただきたいと私たちは考えています。
2.なぜ移植が可能なのか? ― 歯と骨の“自然な結合”の仕組み
自家歯牙移植がなぜ可能なのか。
それは、歯が本来備えている「再生能力」と「生体組織の力」を最大限に活かした治療だからです。
歯は単なる“硬い物質”ではありません。
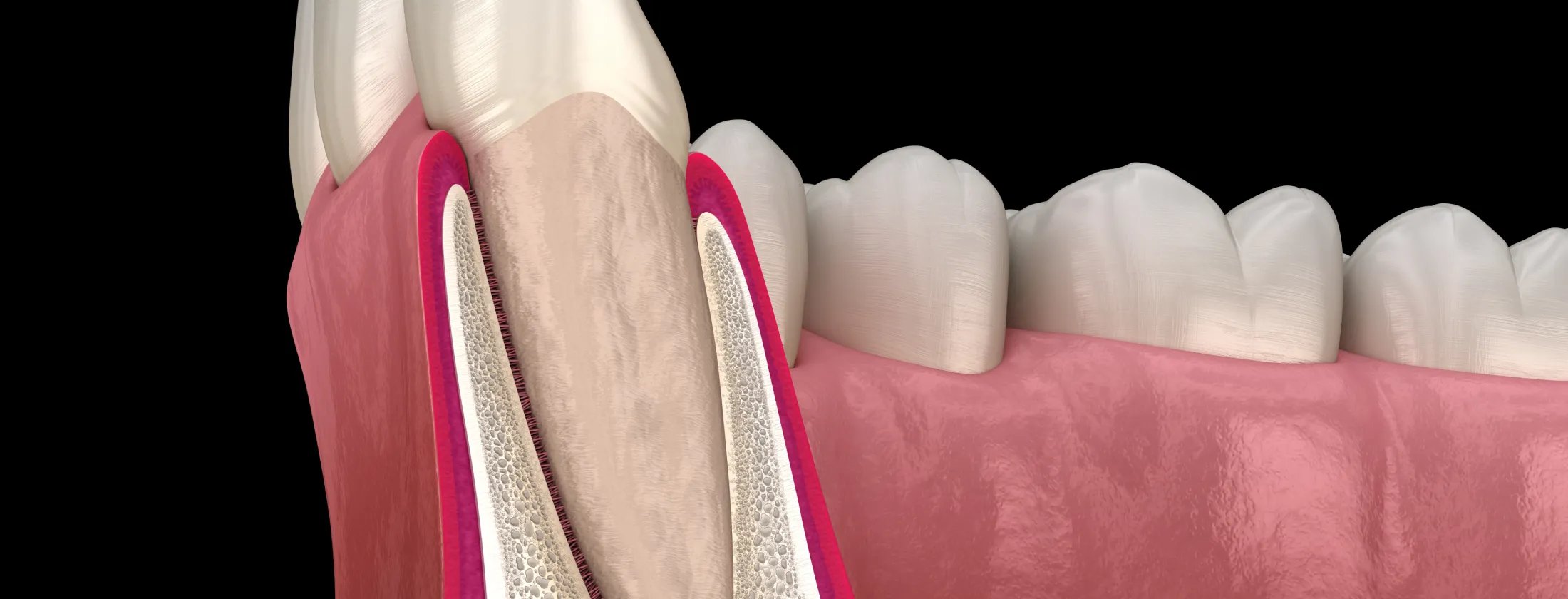
根の周りには 歯根膜(しこんまく)と呼ばれる、生きた細胞で構成される膜が存在します。
この歯根膜こそが歯を骨に支え、噛んだ時の衝撃を吸収し、歯を守る極めて重要な組織です。
自家歯牙移植は、この歯根膜の存在を前提とした“医療として確立された治療法”です。
歯根膜 ― 移植成功の鍵となる“生命の膜”
歯根膜には、次のような重要な働きがあります。
- 骨と歯をつなぐ(結合組織)
- 衝撃吸収(クッション)
- 骨の再生を促す細胞が存在する
- 歯の位置を微調整する感覚受容器がある
こうして時間が経つほど、噛み合わせのズレは加速度的に悪化します。
インプラントとの最大の違いはここにあります。
インプラントは人工物であるため歯根膜が存在しません。
そのため噛んだ時の感覚・力の伝達が大きく異なります。
一方、自家歯牙移植では歯根膜を温存したまま移植するため、生体としての自然な機能を再び取り戻すことができるのです。
自然治癒のプロセス ― 歯根膜が骨を呼び寄せる
自家歯牙移植が成功する理由のひとつに、「歯根膜が骨を再生させる力」があります。
移植後、歯根膜の細胞は新しい場所で活性化し、周囲の骨に“ここに歯を支えてください”と指令を出します。
これにより、
- 骨が歯に近づいてくる
- 歯根膜と骨が滑らかに接合していく
- 治癒と再生が同時に進む
といった自然なプロセスが起こります。
つまり、移植された歯は“自分の組織”であるため、体に拒絶されることなく、柔らかさや適応力を保ちながら安定していくのです。
“自分の歯だから適応する”という圧倒的なメリット
自家歯牙移植は、免疫的に最も安全な治療法のひとつです。
人工物ではないため、拒否反応が極めて少なく、生体にとって“異物”ではありません。
そのため、
- 治癒がスムーズ
- 炎症反応が少ない
- 骨との適合性が高い
- 歯根膜が機能を回復する
といった特長があります。
特に若年層の患者様では、移植後に歯が周囲の骨とともに成長に合わせて適応するケースもあります。
これは人工物であるインプラントには決してできないことです。
移植成功のためには“精密さ”が不可欠
一方で、自家歯牙移植は高度な技術を要求される治療です。
成功の可否は、歯根膜を守りながら短時間で移植できるかどうかに大きく左右されます。
そのためには、以下の設備・技術が必要になります。
- CTによる立体的な歯根形態の分析
- 移植先の骨量・形態の精密評価
- マイクロスコープを用いた繊細な操作
- 外傷を与えない抜歯技術
- 噛み合わせの高度な判断
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、大学病院レベルの診査診断体制と外科的技術をもとに、移植可能かどうかを慎重に判断します。
適応症を見極め、成功率を高めるための準備を徹底することで、安心して治療に臨んでいただける体制を整えています。
“自分の歯で噛み続ける”ための医学的根拠のある治療
自家歯牙移植は決して特殊な治療ではなく、歯周病学・口腔外科の分野で確立された医学的治療法です。
人工物では得られない適応力、自分の歯だからこその柔軟性、そして長期的な安定性――。
これらはすべて、人間の身体が持つ本来の“治癒力”を尊重する治療であることを示しています。
3.自家歯牙移植が適応されるケースとは
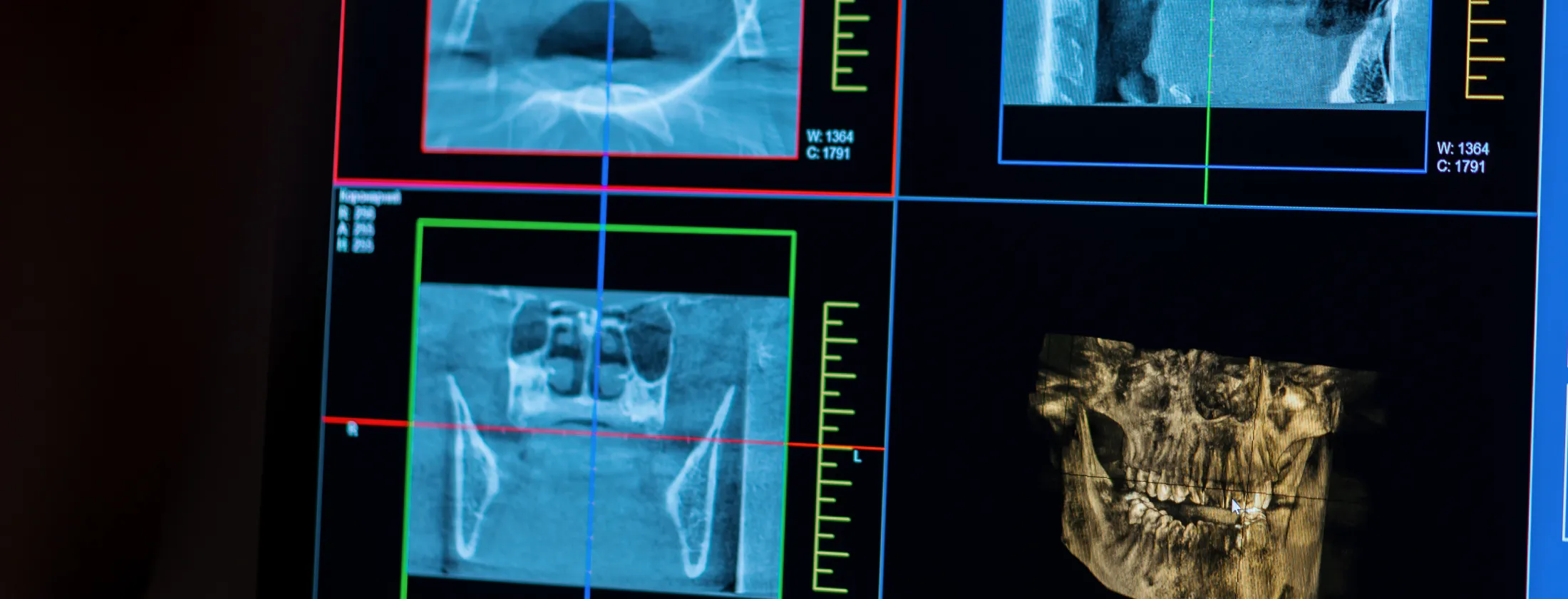
― 成功につながる条件と専門的判断基準
自家歯牙移植は、すべての患者様に適応できる治療ではありませんが、適切な条件を満たしている場合には、自分の歯を使って欠損部を補える非常に有効な治療法です。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、「移植できるかどうか」を慎重に判断するために、歯根の形態や骨の量、歯周組織の状態などを大学病院レベルの精密検査で評価します。
以下では、実際に適応となるケースや判断基準をわかりやすく解説します。
適応条件1|移植に使用できる“ドナー歯”があること
自家歯牙移植では、歯を失った部位(レシピエント部)に、ご自身の別の歯(ドナー歯)を移植します。
そのため、まず最も重要なのは、
移植に適したドナー歯が存在すること
具体的には、
- 親知らず(第3大臼歯)
- 噛み合わせに機能していない歯
- 矯正治療で抜歯予定の歯
などがドナー歯として利用されます。
特に、形態がシンプルで抜歯しやすい親知らずはドナー歯として理想的です。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京でも、移植の約8割は親知らずが使用されるケースが多く、若年層であれば歯根膜が健康なため成功率がさらに高まります。
適応条件2|受け入れ側(移植先)の骨量が十分にある
レシピエント部の骨がしっかりと存在していることも重要です。
- 骨の厚み
- 骨の高さ
- 骨の密度
いずれも移植歯を安定的に支えるためには不可欠です。
CT(3D画像)で立体的に骨の状態を確認し、ドナー歯が適切に収まるか、治癒が見込めるかを判断します。
もし骨量が不足している場合でも、状況に応じて、
- 骨造成(GBR)
- 歯周再生療法
- 感染のコントロール
などの前処置を行うことで、移植が可能になるケースもあります。
適応条件3|ドナー歯の歯根形態が移植先に適している
歯の根の形はすべて同じではなく、単根・双根・三根…とさまざまな形状があります。
- 根の形が複雑すぎない
- 根が大きすぎない/太すぎない
- 彎曲(カーブ)が強すぎない
これらは外科時のダメージや治癒に大きく関わります。
東京都目黒駅の歯医者・歯科LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、CTで歯根をミクロン単位で解析し、「移植後に組織が安定するかどうか」を科学的に判断します。
適応条件4|歯根膜が生きている状態であること
ドナー歯の歯根膜が健康であることは、移植の成功率に直結します。
以下のような場合は注意が必要です。
- 歯が重度の虫歯で炎症が広がっている
- 歯根膜がすでに破壊されている
- 歯周病で歯が大きく動揺している
歯根膜は非常に繊細な組織のため、損傷が大きいほど移植後の治癒が不安定になります。
これを防ぐため、抜歯時はマイクロスコープを使用し、歯根膜への負担を極限まで抑える“非外傷的抜歯”を徹底しています。
適応条件5|患者様の年齢・全身状態も重要な要素
一般的に、若いほど歯根膜の細胞が活発であるため、成功率は高まります。
一方、40代・50代でも、
- 歯根膜が健全
- 骨の状態が良好
- 炎症がコントロールされている
といった条件が揃えば、移植が適応できることもあります。
また、持病や服薬状況も評価したうえで、安全に治療が行えるかどうかを判断します。
自家歯牙移植が適応しやすい代表的なケース
具体的には、次のようなケースです。
- 深い虫歯で抜歯が避けられない場合
- 根管治療の再発で保存が難しい場合
- 事故や外傷で歯を失った場合
- 生えていない親知らずを有効活用したい場合
- インプラントを避けたい若年層の欠損補綴
このように、自家歯牙移植は“特別なケースだけの治療”ではなく、条件次第で多くの患者様に有効な選択肢となります。
4.移植治療の流れ

― 初診から定着までを科学的に管理するステップ
自家歯牙移植は、他の歯科治療と比べて工程が多く、各ステップを確実に行うことで成功率が大きく高まります。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、大学病院レベルの精密診断とマイクロスコープを活用した外科的アプローチにより、安心して治療を受けていただける体制を整えています。
以下では、初診から定着・その後の予防管理まで“どのように治療が進むのか”をわかりやすく解説します。
-
STEP01
初診カウンセリング・精密検査
まずは、現在の歯の状態やお悩みを丁寧にお伺いします。
- どの歯が保存困難なのか
- 痛みの状況
- 将来どのように噛めるようになりたいか
- 他院で「抜歯しかない」と言われた理由
- 全身疾患・既往歴・服薬状況
などを詳細に確認します。
その後、移植の可能性を判断するために、CT(3Dレントゲン)・口腔内スキャン・歯周組織検査といった精密検査を実施します。
これにより、- ドナー歯が使える状態か
- 移植予定部位の骨量が十分か
- 歯根の形態は適応しているか
- 歯根膜が健康な状態か
を立体的に分析することができます。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、初診の段階で「移植後の予測」まで丁寧に説明し、患者様と共に治療の方向性を決めていきます。 -
STEP02
治療計画の立案とご説明
精密検査の結果をもとに、複数の治療プランを作成します。
例えば、- 保存治療が可能な場合
- 自家歯牙移植が可能な場合
- インプラントやブリッジの方が適している場合
- 前処置(歯周治療・骨造成)が必要な場合
など、いくつかの選択肢を提示します。
当院では「一択を押し付ける治療」は行いません。
それぞれのメリット・デメリット、将来の予測を視覚資料を用いて丁寧に説明しながら、患者様自身も納得して決断できるようサポートします。
治療期間、費用、必要な通院回数なども分かりやすく説明いたします。 -
STEP03
非外傷的抜歯(ドナー歯の採取)
自家歯牙移植の成功率を大きく左右するのが、ドナー歯の抜歯をいかに低侵襲で行うかです。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、- マイクロスコープ
- 専用の微細器具
- 必要に応じた静脈内鎮静法
- 歯根膜を守るための非外傷的アプローチ
これらを駆使し、ドナー歯を丁寧に採取します。
歯根膜を極力傷つけずに抜歯することができれば、治癒が早く、成功率が大きく向上します。
抜歯後は、歯の乾燥を防ぐために特殊な保存液に浸して、迅速に次の工程へ進みます。 -
STEP04
移植床(移植先)の形成と適合調整
移植先の骨に、ドナー歯がフィットするスペースを作ります。
- CTで分析したデータをもとに深さ・幅を調整
- マイクロスコープで骨の状態を確認
- 血流・骨質の状態に応じて微調整
- 歯根膜を守るための非外傷的アプローチ
この工程では「ミリ単位ではなくミクロン単位」での精度が求められます。
移植先が適切に整っていないと、ドナー歯が安定せず、長期的にトラブルが起こりやすくなるため、東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では経験豊富な医師が時間をかけて丁寧に形成します。 -
STEP05
歯の移植(固定)
準備が整ったら、ドナー歯を移植します。
- 正しい方向で
- 正しい深さに
- 適切な力で
慎重に植立し、周囲の骨や歯肉の状態を確認しながら理想的な位置に固定します。
固定方法は、- ワイヤー固定
- 接着性のある一時的固定
- 噛み合わせ調整
などから症状に応じて選択します。
-
STEP06
初期治癒期間(歯根膜と骨の再結合)
移植後は、歯根膜が骨と再付着する重要な期間です。
初期治癒の目安は3~8週間。
この間は、以下に注意します。- 噛み合わせを弱くする(負荷をかけない)
- 固い食べ物を避ける
- 過度なブラッシングを避ける
必要に応じて歯周病治療を並行し、炎症をコントロールしながら治癒を促進します。
途中でレントゲン撮影やマイクロスコープ診査を行い、治癒状況をきめ細かく確認します。 -
STEP07
最終補綴(被せ物)と咬合調整
移植歯が安定した後は、適切な被せ物を装着します。
- セラミッククラウン
- 部分的なレストレーション
- 噛み合わせの再構築
など、移植した歯が長期に機能できるよう、審美性・強度・清掃性のすべてを考慮して仕上げます。
必要に応じて咬合再建(噛み合わせ治療)を併用し、移植歯に負担がかからないバランスを整えます。 -
STEP08
長期メンテナンスと予防管理
移植治療は「移植して終わり」ではありません。
長期安定のためには、- 定期的な清掃
- 歯周組織のチェック
- 噛み合わせの調整
- 生活習慣の改善
これらのフォローが欠かせません。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、担当歯科衛生士制を採用し、患者様ごとに個別のメンテナンスプログラムを作成します。
早い段階で異常を発見できれば、移植歯を長く守ることができます。
5.自家歯牙移植のメリットと、インプラントとの本質的な違い
― “自分の歯で生きる”という価値
歯を失ったとき、選択肢として一般的なのはインプラント・ブリッジ・入れ歯ですが、「自分の歯を別の場所に移植する」という治療をご存じの方は多くありません。
しかし近年、歯科医療の進歩によって自家歯牙移植(Autotransplantation)は科学的根拠のある治療法として確立され、適応症例であれば非常に大きなメリットを生む治療です。
ここでは、なぜ自家歯牙移植が価値ある選択肢なのか、インプラントとの違いも含めて詳しくお伝えします。
1|“自分の歯で噛める”という圧倒的な生体親和性
自家歯牙移植の最大の特徴は、移植した歯が「生きている歯根膜」を持っていることです。
歯根膜とは、歯と骨をつなぐクッションのような組織。
- 噛んだときの衝撃吸収
- 歯の細かな動きの調整
- 血流や神経を含む生理機能
- 周囲の骨の代謝を促す
など、自然の歯ならではの機能を担っています。
インプラントには「歯根膜」がありません
インプラントは骨と直接結合しており、クッション機能は存在しません。
そのため負荷の調整には高度な噛み合わせ管理が不可欠になります。
一方、自家歯牙移植の場合は、生体本来の機能をそのまま保てるため、“自分の歯として自然に噛める”という大きな価値を持ちます。
2|骨と歯肉が自然に再生しやすい
自家歯牙移植では、歯根膜細胞が骨再生を促すため、移植後の治癒過程で
- 骨の回復が早い
- 歯肉の状態が安定しやすい
- 長期的な歯周組織の健康が維持される
といった特徴があります。
特に東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京のように、“歯周病専門治療・再生療法”を得意とする歯科医師が行う場合、周囲の歯周組織のコントロールが非常に精密なため、より高い成功率が期待できます。
3|インプラントよりも低侵襲なケースが多い
インプラント治療では、
- 骨造成
- メンブレン(膜)による再生処置
- 複数回の外科手術
が必要になるケースがあります。
一方、自家歯牙移植は、
- 自分の歯を使う
- 基本的に1回の外科処置で完結
- 骨の適応性が高いため追加処置が少ない
といった特徴があります。
骨量が十分であれば、インプラントよりも低侵襲で行えることも多く、患者様の身体的負担を抑えることができます。
4|成長期の患者様にも適応の可能性がある
インプラントは「成長が止まった成人」しか適応できません。
顎が成長途中の子どもにインプラントを入れると、骨の成長に歯がついていけず、位置がずれてしまうためです。
しかし、自家歯牙移植にはこの制限がなく、歯根完成途中の若年者でも適応可能です。
- 永久歯が先天欠如している子ども
- 外傷で歯を失った学生
- 成長期に抜歯が必要になった場合
こうしたケースでも、自分の歯で機能回復できる可能性があります。
インプラントにはできない「成長に合わせて自然に治癒する力」。
これは移植治療ならではのメリットです。
5|歯の寿命を総合的に伸ばせる“歯科医療としての価値”
自家歯牙移植は、歯だけでなく口腔全体の健康寿命を延ばすという観点でも優れています。
例えば、下記のようなメリットがあります。
- 両隣の健康な歯を削らなくてよい(ブリッジと違う点)
- 過度な噛み合わせ負荷がかかりにくい(歯根膜の存在)
- 骨の代謝が保たれるため、骨吸収が起きにくい
- 歯肉ラインが自然で審美性に優れる
特に“歯肉の美しさ”や“噛み合わせの安定”は、インプラントでは再現が難しい分野でもあります。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、全顎治療・咬合再建を専門領域としているため、移植歯が口腔全体のバランスに調和できるよう、長期視点の治療設計を行っています。
6|インプラントと比較した場合の適応判断のポイント
噛み合わせの治療とは、歯を削ることでも、被せ物を取り替えることでもありません。
歯・顎・筋肉・関節・力学の調和を取り戻す“再構築”そのものが治療です。
- 移植できるドナー歯が無い
- 歯根形態が移植に適さない
- 骨量が十分で、長期安定が見込める
- 審美領域で高度な再現性が必要な場合
- ドナー歯(親知らず等)が健康
- 骨の回復を重視したい
- 生体組織と調和した治癒を求めたい
- 成長期でインプラントが選択できない
- 長期の歯周組織安定を重視する患者様
6.移植治療の成功率と科学的根拠
― 長期安定のために必要な「医学的条件」と「医院の技術」
自家歯牙移植(Autotransplantation)は、歯科治療の中でも特に高度な専門知識と外科技術を要求される分野です。
「自分の歯を移植する」という一見シンプルなようで実は非常に繊細な処置であり、成功率は担当医の経験・診断力・術式の丁寧さによって大きく変わります。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、歯周病・インプラント・骨再生治療を専門とする歯科医師が担当し、科学的根拠に基づいた適応診断と手術を行うことで、治療後の長期安定を高いレベルで実現しています。
ここでは、移植治療の成功率、その根拠、そして成功のための条件を詳しく解説します。
1|自家歯牙移植の成功率は “70~90%” と報告されている
国内外の研究論文では、自家歯牙移植の成功率は70~90%とされ、適切な症例選択と術式によっては10年以上の長期生存も十分可能です。
成功率が高い理由としては、
- 歯根膜が生存している
- 骨との適合性が高い
- 血流・代謝が維持される
といった、生体らしい治癒の仕組みが働くためです。
特に若年層では治癒能力が非常に高く、成人よりも成功率が高いという報告もあります。
一方、歯根膜の損傷や感染がある場合は成功率が下がるため、術前の精密診断と丁寧な手術操作が欠かせません。
2|成功率を左右する6つの医学的条件
自家歯牙移植は、「どの歯でも移植できる」という治療ではありません。
成功させるためには、医学的に押さえるべき条件があります。
① ドナー歯(移植する歯)の状態
- 歯根の形が単純である(1根の歯は成功率が高い)
- 歯根の長さ・太さが適正
- 歯根膜が健康である
特に親知らずが最も適しているケースが多く、東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京でもドナー歯としてよく用います。
② 移植先(レシピエント)の歯槽骨やスペース
- 骨量が十分にある
- 移植歯が適正に収まるスペースがある
- 感染がコントロールされている
骨再生療法を併用することで、移植が可能になるケースもあります。
③ 全身状態の安定
- 糖尿病や喫煙の有無
- 免疫疾患の有無
- 薬剤(ステロイドなど)の状況
全身状態は治癒速度に影響します。
④ 歯根膜の生存
移植治療の鍵は歯根膜がどれだけ生きているかです。
歯根膜がダメージを受けると ankylosis(癒着)や root resorption(吸収)が起こり、長期安定性が下がります。
そのため、手術では歯根膜を傷つけない精密操作が必須です。
⑤ 外科治療のスピードと丁寧さ
- 口腔外に出す時間を最低限にする
- 手術時の圧迫や乾燥を避ける
- 適切な位置・向きに調整する
“スピードと繊細さ”の両立が求められる治療です。
⑥ 術後の安定管理(固定・清掃)
- 適度な固定(強すぎても弱すぎても不可)
- 清掃・感染管理
- 生活習慣のコントロール
術後管理が不十分だと成功率が落ちます。
3|なぜ LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では成功率の高い移植が可能なのか
① 歯周病・再生医療専門の歯科医師が担当する
移植治療と歯根膜・骨再生は深い関係があります。
当院の院長は、歯周病学と骨再生療法を専門に研鑽を積んだため、
- 骨の治癒過程
- 歯根膜の再生
- 歯周組織の安定化
といった生物学的プロセスを理解しており、高度な症例にも対応できます。
② CT・3D解析による精密な術前診断
移植の成功の半分は診断で決まります。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、
- CT解析
- 移植位置の3Dシミュレーション
- 歯根形態の計測
- 骨量の評価
を行い、“移植が可能かどうかを科学的に判断” します。
③ 歯根膜を傷つけない精密外科手技
- マイクロスコープを併用
- 外科器具の選定
- 口腔外時間の最小化
- 乾燥防止の管理
歯根膜を守るための手技に徹底的にこだわっています。
④ 移植後の精密メンテナンス
術後は専任歯科衛生士が担当し、
- 経過観察(レントゲン・歯周検査)
- 咬合管理
- 清掃指導
- バイオフィルムコントロール
を継続し、長期的な安定へ導きます。
4|移植の成功は「治癒の自然さ」に現れる
インプラント治療では骨と金属が直接結合しますが、自家歯牙移植では歯根膜が再生し、周囲の骨が自然に回復していく“生物学的な治癒”が起こります。
その過程において、
- 噛んだときの自然な感覚
- 過負荷の分散
- 骨の代謝維持
- 歯肉の自然なライン
といった、天然歯ならではのメリットが現れます。
歯科医療の目的は「人工物を入れる」ことではなく、“本来の機能を守り、健康寿命を延ばす”ことにあります。
自家歯牙移植はその理念を体現する治療であり、成功した場合の満足度は非常に高くなります。
7.自家歯牙移植のリスクと限界

― “正確な診断”こそが治療成功のカギを握ります
自家歯牙移植は非常に魅力的な治療法ですが、どんな患者様にも万能に適応できるわけではありません。
むしろ適応症の見極めが治療成功率に直結する“専門医療領域”です。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、「できるか・できないか」ではなく
“やることで本当に患者様の未来にメリットがあるのか”
という視点を最重視しています。
ここでは、移植治療のリスク・限界・適応判断のポイントを分かりやすく解説します。
1. 移植治療に伴う主なリスク
① 歯根膜の損傷(成功率に最も影響する要因)
自家歯牙移植で最も重要なのは、歯を支える組織「歯根膜」をいかに傷つけずに移植するか。
- 抜歯の際の物理的損傷
- 口腔外にある時間が長い
- 乾燥による細胞死
これらはすべて生着率の低下に直結します。
LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、マイクロスコープと微細な器具を活用し、外科的ダメージを最小限に抑えるアプローチを徹底しています。
② 根吸収(移植歯が徐々に短くなる現象)
歯根膜の状態が悪い場合、骨が歯根を吸収してしまうことがあります。
- 進行すると歯が動揺してくる
- 噛めなくなる可能性
- 時に抜歯に至るケースも
これを防ぐため、術後の噛み合わせ調整・炎症コントロールが必須です。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、治癒過程を複数回に分けて丁寧に評価し、早期に兆候を捉える体制を整えています。
③ 感染(歯周病・根尖病変)
移植先の骨や歯肉に炎症がある場合、感染のリスクが高まります。
- 術前に歯周治療が必要
- 移植後も清掃状態が重要
- 喫煙などの生活習慣も影響
患者様には術前から術後まで継続的に衛生管理をサポートし、リスクを最小化した状態で治療を進めていきます。
④ 定着不良(生着しない可能性)
専門性の高い術式であっても、0%にはできないのが医療の限界です。
- 移植先の骨量不足
- ドナー歯の形態不適合
- 咬合力が強すぎる
- 歯根膜細胞が生き残らない
こうした場合には、インプラントやブリッジなど他の治療法の方が適しているケースもあります。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、“成功率が明らかに低いケースには無理に移植を行わない”という患者様第一主義の姿勢を徹底しています。
2. 自家歯牙移植に適さないケース(禁忌)
以下に該当する場合は、移植の適応外となる可能性があります。
- 歯根が複雑な形状
- 根の成長が不十分
- 根尖に病変がある
- 歯根膜の状態が悪い
- 骨量不足
- 歯周病の進行
- 感染が強い
- 重度の糖尿病
- 免疫低下
- 喫煙による治癒不良
こうしたリスクがある場合には、別治療を含めて検討するのが最適な判断です。
3. LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京が行う“適応診断プロセス”
移植治療を成功に導くために、当院では以下のプロセスを確立しています。
【1】 CTデータでドナー歯と移植先の適合を事前に評価
→ 骨量・サイズ・角度・深さを徹底解析
【2】 マイクロスコープを用いた精密診査
→ 破折・ヒビ・歯根膜の状態を確認
【3】 3Dシミュレーションによる治療計画の明確化
→ どの角度・どの深さで移植するか視覚化
【4】 リスクと他治療の比較説明
→ インプラント・再生療法との違いを丁寧に案内
【5】 患者様の希望と医学的適応を統合して最適解を導く
→ 判断は患者様と一緒に行うスタイル
無理に治療を推奨するのではなく、 “医学的に最良で、患者様の生活に寄り添った選択”
を提示することが東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京の方針です。
8. 移植治療後のメンテナンス
― 「生着させる」だけでなく“長く活かす”ための医療
自家歯牙移植は、適切に行われれば天然歯と同じように機能し、噛み心地や生体適合性に優れた治療効果を発揮します。
しかし、その価値を最大限に活かすためには、術後のメンテナンスが欠かせません。
移植歯は「入れて終わり」ではなく、“いかに長く、生かし続けるか” が治療の本当の成功を決めます。
LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、大学病院レベルの科学的メンテナンスに基づき、移植歯の寿命を最大限に高める体制を整えています。
1. なぜ移植後のメンテナンスが重要なのか
理由①:歯根膜の再生と骨の治癒をサポートするため
移植歯が長く機能するかどうかは、術後の初期治癒(1~3ヶ月)が最も重要です。
- 歯根膜の再生
- 周囲の骨の形成
- 歯肉の安定
これらは細菌や力の影響に弱く、治癒が阻害されると根吸収などのリスクが高まります。
そのため東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、頻回の診察で治癒の状況を精密に評価し、必要に応じて咬合調整や清掃指導を行います。
理由②:咬合力のバランスが移植歯に大きな影響を与える
移植歯は、治癒初期では周囲組織が安定していないため、噛み合わせの微妙なズレが大きなダメージにつながりやすい特徴があります。
- 食いしばり
- 歯ぎしり
- 強い咬合力の偏り
これらは移植歯の根吸収の原因になりえるため、東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、噛み合わせ解析を細かく行い、必要に応じてナイトガードなども併用します。
理由③:歯周病のリスク管理が再発を防ぐ
移植歯は天然歯と同じく歯周病の影響を受けます。
特に移植後の歯肉は炎症への感受性が高く、細菌の蓄積により治癒過程が妨げられることがあります。
そのため、歯周治療に精通した歯科衛生士が中心となり、バイオフィルム除去や歯肉改善に努めます。
2. 移植治療後の具体的なメンテナンス内容
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、次のような体系化されたプログラムで移植治療後の長期安定をサポートします。
① 術後1~2週間:感染と炎症のコントロール
- 傷口の治癒状態チェック
- 抗菌薬・鎮痛薬の適切な管理
- 清掃の仕方・口腔ケアの指導
- 咬合干渉がないかの確認
特に術直後は、歯肉の炎症管理と咬合調整が治癒を左右します。
② 術後1~3ヶ月:初期固定と治癒の評価
- 歯根膜の再生状況(動揺度)の確認
- 骨の形成状況をレントゲンで評価
- 歯肉の改善度のチェック
- 咬合バランスの精密調整
この期間は “移植歯が生着するための基盤作り”が中心となります。
③ 術後3~6ヶ月:最終補綴で噛む力をコントロール
- 精密スキャン(iTero)
- マイクロスコープでの形成・適合確認
- セラミック技工士との連携による冠の製作
最終補綴物による噛み合わせの再調整が、長期安定の鍵を握ります。
④ 術後6ヶ月以降:定期メンテナンス(長期管理)
3~4ヶ月に一度のプロフェッショナルケアが必須です。
- 歯周ポケットの測定
- バイオフィルムの除去
- 咬合力の再評価
- レントゲンによる骨の安定チェック
- 清掃方法のアップデート
長期安定のためには、「治療を終えるのではなく、守り続けること」が重要です。
3. LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京が大切にする“予防哲学
移植治療の成功は、“術後の管理”に大きく依存します。
当院の予防哲学は、次の3つを軸としています。
【1】科学的根拠に基づいた長期観察
CT・レントゲン・口腔内スキャンを活用し、数値で治癒の推移を把握します。
【2】患者様ごとに異なるリスクの徹底分析
- 歯周病リスク
- 咬合力
- 歯肉の安定
- 生活習慣
これらを統合し、オーダーメイドのメンテナンスプランを設計。
【3】“共に守る”という姿勢
「治療して終わり」ではなく、患者様と一緒に将来を見据えた医療を提供します。
4. 移植治療の長期安定を左右する患者様へのアドバイス
正しいブラッシング
清掃不足は歯根膜炎症の原因に。
食いしばり・歯ぎしりのコントロール
ナイトガードの活用でリスク軽減。
定期検診を必ず守る
早期発見・早期介入が鍵。
喫煙習慣の改善
治癒遅延と失敗リスク上昇が科学的に証明されています。
9. 他の治療との比較 ―

インプラント・ブリッジ・再生療法と比べて“移植が最適となるケース”とは?
歯を失った際の選択肢として、多くの方がまず思い浮かべるのは “インプラント” か “ブリッジ” です。
それらに加えて、歯周病などで骨が溶けている場合には “再生療法” を伴う治療も検討されます。
しかし実は、条件が整えば「自家歯牙移植」はこれらの治療と比較して、より生体に優しく、自然な噛み心地を取り戻せる選択肢になりえます。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、すべての治療法を公平に扱い、患者様にとって医学的に最適かつ長期的な利益につながる選択肢を提示しています。
ここでは、自家歯牙移植と他治療の違いをわかりやすく整理し、「どんなケースで移植がもっとも適しているのか」を具体的に解説します。
1. インプラントとの比較 ―
“人工か、天然の組織か”という根本的な違い
- 歯根が複雑な形チタン製の人工歯根を骨に埋め込む治療状
- 高い耐久性
- 周囲の歯を削らないメリット
- 骨量が少ない場合は骨造成が必要
- 歯根膜が存在しないため天然歯のような感覚はない
- メンテナンスを怠るとインプラント周囲炎のリスク
- 神経反応がないため咬合調整が繊細
- 外科処置に伴う侵襲がある
- 歯根膜を持ったまま移植するため、天然の噛み心地が再現される
- 歯根膜から血管や神経の再生が期待できる
- 骨との親和性が高い(生体適合性が最高レベル)
- 将来的に矯正治療で動かすことも可能
- 成長期の患者様にも適応できる(インプラントは不可)
結論として、条件がそろえばインプラント以上の自然さが得られる可能性があるのが「移植」です。
2. ブリッジとの比較 ―
“周囲の健康な歯を守れるか”が決定的な違い
- 周囲の歯を土台にして人工歯を載せる治療
- 保険適応もある
- 比較的短期間で治療が完了
- 健康な歯を大きく削る必要がある
- 土台の歯に負荷が集中し、将来的に寿命が短くなる
- 清掃が難しく、歯周病リスクが上がる
- 周囲の歯を一切削らない(歯の寿命を守る)
- 清掃性が高く、歯周病リスクが少ない
- 天然歯として周囲と調和する
特に若い世代では、
“他の歯を守りながら失った歯を補う”という点で移植が強く推奨されることがあります。
3. 再生療法との比較 ―
“根本原因を治しつつ歯を残せるか”
再生療法は、溶けた骨・歯周組織を再生させる治療であり、最終的に「歯を残す」ことを目的とします。
- 歯周病で溶けた骨の再生を促す
- 保存可能な歯に対して行う治療
- 歯周病の進行を止める
- 重度の破壊では適応外
- 組織の形態によって成功率が変動
- 再生療法は“歯を残す”ための治療
- 移植は“残せない歯を代わりの自分の歯で補う”治療
つまり、再生療法の範囲を超えた破壊がある場合に、移植が選択肢として浮上します。
4. “移植が最適となるケース”とは?
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、以下の条件を満たす場合に自家歯牙移植を積極的に検討します。
ケース①:親知らず(ドナー歯)が健康で活用できる場合
- 根の形態がシンプル
- 歯根膜の状態が良好
- 虫歯や歯周病がない
最も理想的なドナー歯です。
ケース②:抜歯せざるを得ない歯が存在する場合
- 大きな虫歯
- 根管治療の失敗
- 歯根破折
- 歯周病の進行
“抜歯=終わり”ではなく、「自分の歯で再スタートできる可能性」が生まれます。
ケース③:インプラントを避けたい事情がある場合
- 若い患者様
- 骨が薄く、追加処置を避けたい
- 金属を入れたくない
- 自然な噛み心地を求める
生体適合性の高さから、移植は自然な治療感を得られます。
ケース④:周囲の歯を守りたい場合
ブリッジのように健康な歯を削りたくない方には最適です。
ケース⑤:矯正治療と組み合わせたい場合
移植歯は天然歯なので、矯正で動かすことができます。
インプラントでは不可能な点です。
5. “移植より他治療が適しているケース”も明確に提示します
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、患者様の未来を最優先に考え、移植を無理に勧めることはありません。
以下の場合には、インプラント等を推奨することもあります。
- ドナー歯が適していない
- 移植先の骨量が不足している
- 全身疾患により治癒不良が予想される
- 清掃不良により感染リスクが高い
- 矯正治療で噛み合わせを変える必要がある場合
“治療選択の透明性” を重視した説明を徹底しています。
まとめ ― 移植は「最も自然な未来」を取り戻す治療法
自家歯牙移植は、
- 生体適合性
- 自然な噛み心地
- 長期的な安定
- 周囲の歯を守る
- 成長期にも適応
といった多くの利点を持つ、患者様にとって価値の高い治療法です。
ただし、適応症の見極め・精密な外科手技・術後の管理
これらが揃って初めて高い成功率が得られます。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、大学病院レベルの診断と精密外科の技術を融合させ、患者様の長期的な健康と機能を守るための最適な治療選択を提案しています。
10.【歯の移植(自家歯牙移植)|よくある質問(FAQ)】

-
Q
本当に”自分の歯を移植”して大丈夫なのですか?
Aはい、適切な条件が揃っていれば、科学的根拠に基づいた確立された治療法です。
歯根膜の細胞が生きたまま移植されることで、天然歯に近い噛み心地や生体適合性が得られます。
ただし、ドナー歯(主に親知らず)の状態、移植先の骨量、噛み合わせ、歯周病リスクなどを総合的に診断する必要があります。
当院ではCT・マイクロスコープ・3D解析により成功率を高く維持できるかを慎重に評価します。 -
Q
親知らずがなくても移植はできますか?
A条件が合えば可能ですが、適応は限られます。
移植には「健全で形態が適したドナー歯」が必要です。
最も適しているのは親知らずですが、歯列内に残っている小臼歯や過剰歯が使用できる場合もあります。
まずは診断の段階で、ドナー歯の有無と状態を精密に評価します。 -
Q
インプラントと比べてどちらが良いですか?
Aどちらが”良い”のではなく、患者様の状態によって最適解が異なります。
移植は
・天然の歯根膜が残る
・成長期も治療可能
・噛み心地が自然
というメリットがあります。
一方、ドナー歯が無い場合や移植先の骨量不足では、インプラントの方が適していることもあります。
当院では、偏りなく両方の選択肢を提示し、メリット・注意点を透明に説明しています。 -
Q
移植手術は痛いですか?
A手術中の痛みはほとんどありません。
局所麻酔により痛みはコントロールされ、必要に応じて静脈内鎮静法(リラックス麻酔)も併用可能です。
術後は多少の痛みや腫れが出ることがありますが、通常は1週間ほどで落ち着きます。 -
Q
移植した歯はどれくらい持ちますか?
A適切な条件とメンテナンスが整えば、長期間の機能が期待できます。
研究では「10年以上安定して機能しているケース」が多く報告されています。
ただし、成功率には
・歯根膜の状態
・術後の咬合管理
・清掃状態
・歯周病リスク
などが関わるため、定期検診が必須です。 -
Q
歯根膜が損傷した場合はどうなりますか?
A根吸収や定着不良が起こる可能性があります。
歯根膜は移植の生命線であり、手術時の取り扱いが極めて重要です。
当院では、歯根膜を守るため、マイクロスコープや微細器具を用いて丁寧に抜歯・移植を行います。 -
Q
治療期間はどれくらいかかりますか?
A3ヶ月~6ヶ月が一般的です。
内訳は以下の通りです。
・術前準備:1~数週間
・手術:1日
・初期固定・骨の治癒:1~3ヶ月
・最終補綴(被せ物):術後3~6ヶ月
治癒の進行に個人差があるため、経過を見ながら最適な時期に補綴を行います。 -
Q
歯を移植しても元のように噛めますか?
A適切に治癒すれば、天然歯に近い噛み心地が期待できます。
移植歯は歯根膜を伴うため、「噛む感覚が自然」「微妙な力の調整がしやすい」という特徴があります。
これはインプラントにはない大きな利点です。 -
Q
喫煙者でも移植できますか?
A喫煙は成功率を下げるため、禁煙が強く推奨されます。
喫煙は
・血流障害
・歯肉の治癒不良
・骨形成の遅延
につながり、失敗のリスクが上昇します。
必要に応じて、禁煙支援と併行した治療計画をご提案します。 -
Q
移植治療後のメンテナンスは必須ですか?
Aはい、長期安定には定期メンテナンスが必須です。
移植後は
・咬合チェック
・歯周病管理
・バイオフィルム除去
・レントゲンによる骨の安定評価
を定期的に行います。
東京都目黒駅の歯医者・歯科 LOTUS DENTAL CLINIC (ロータスデンタルクリニック)東京では、3~4ヶ月毎のメンテナンスを推奨しています。